Den unregelmäßigen Herzschlag ohne Regularität – schnell, normal oder langsam – nennt man absolute Arrhythmie. Ihm liegt meist das Vorhofflimmern (AF;atrial fibrillation) zugrunde. Dieses kann am Puls bei sorgfältiger Ertastung auch durch den Laien festgestellt werden. AF ist die häufigste HRS beim erwachsenen Älteren, die Prävalenz liegt bei 300.000 (ca. 0,4%, bei Menschen über 80 Jahren bei 15%))
Unter Vorhofflimmern (AF) versteht man eine HRS, bei der die geordnete Aktivität des Herzvorhofs (Sinusrhythmus) verloren gegangen und dieser Vorhof in total ungeordnete Aktivität (Flimmern, absolute Arrhytmie – >300/min) übergegangen ist. Bei einer Vorhoffrequenz <300 spricht man von Vorhofflattern mit schnell-regelmäßiger Vorhofaktion.
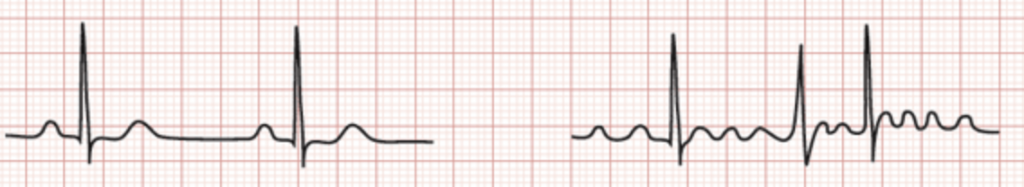
Diese Rhythmusstörung gehört zu den häufigsten HRS und tritt im höheren Alter bei etwa 15% aller Menschen auf, wobei Männer häufiger betroffen sind als Frauen. Auch die Grundkrankheit spielt eine Rolle; so erkranken Patienten mit einer Herzinsuffizienz mit ca. 40% sehr häufig.
Die konventionelle Pulsmessung (Radialispuls, 15 sec * 4) versagt hier häufig, denn nicht alle Herzaktionen, die beim Vorhofflimmern eine unterschiedliche Füllung besitzen, werden als Pulswelle in die Peripherie übertragen. Daher wird der “periphere” Puls, verglichen mit dem “zentralen Puls” beim Abhören (Auskultation), oft unterschätzt.
Das Vorhofflimmern ist nicht unmittelbar lebensbedrohlich, doch birgt es die Gefahr der Herzinsuffizienz, besonders aber einer Gerinnselbildung besonders im linken Vorhof (Herzohr), wodurch eine Abschwemmung (Embolie) in entfernten Gefäßsabschnitten entstehen kann. Im Hirnkreislauf besteht daher die Gefahr einer Hirnembolie mit nachfolgendem Schlaganfall.
Auch ist die Herzleistung durch den Wegfall der aktiven Füllung währende der Kammerdiastole beeinträchtigt.
Unterscheidung:
- Paroxysmal: anfallsweise auftretend und spontan endend
- Persistierend: dauerhaft, aber behandelbar (Ablation)
- Permanent: dauerhaft, aber entweder nicht behandelbar oder toleriert
Frequenzverhalten:
- Bradyarrhythmie: langsamer Puls, sodass eine Schrittmacherimplantation möglich sein kann
- Norm-Arrhythmie: normaler Puls, tastbarer Puls normal, auskultierte Aktion rasch – Pulsunterschied zentral/peripher; Pulsdefizit.
- Tachyarrhytmie: zentral schneller Puls mit deutlichem Pulsdefizit, subjektiv starke Mißempfindung: oft Notfalltherapie
- Nicht selten bleibt das AF unbemerkt und erst der Schlaganfall führt der Ursache auf die Spur.
- Manchmal jedoch fällt ein unregelmäßiger Puls dem Patienten auf; Herzklopfen, Luftbeschwerden, Belastungseinschränkung sind die Symptome. Da diese uncharaktistisch sind, muss eine genaue Klärung erfolgen:
- Pulstastung mit Herzauskultation (Pulsdefizit),
- EKG-“Wearable”:
Nachteil: Pat. muss bei Mißempfindung oder Herzklopfen selber auslösen - 24h-Langzeit EKG, deckt AF nicht zuverlässig auf, da zwischen den Episoden lange Pausen möglich sind.
- Event-Recorder (ILR – implantable loop recorder):
40x7x4 mm-Gerät, das unter der Haut in Oberkörperregionen (meist unter dem Schlüsselbein) eingepflanzt wird und die Registrierung des Herzrhytmus über sehr lange Zeiträume (bis zu 28 Tage) gestattet. Er wird in regelmäßigen Abständen vom Kardiologen – auch telemedizinisch – abgefragt.
Die AF-Ursachwen sind vielfältig und unterscheiden sich innerhalb der jeweiligen Altersgruppe.
idiopathisch (ohne Ursache; lone AF; 30%):
- Schilddrüsenüberfunktion,
- psychischer Stress,
- Bluthochdruck, KHK,
- Herzinsuffizienz,
- post OP (ACVB), Alkohol, Alter.
Herzklappenfehler:
z.B. schwere Mitralstenose mit deutlicher Vergrößerung des linken Vorhofs.
Diese verfolgt mehrere Ziele
- Behandlung einer Grundkrankheit (z.B. Schilddrüse, Mitralstenose)
- Wiederherstellung des Sinusrhytmus
- Senkung der Flimmerfrequenz
- Verhinderung oder Vermeidung der Schlaganfall-Gefahr
- Vermeidung von Synkopen bei einer Bradyarrhytmie
(1) Obligat sind Laboruntersuchungen zum Ausschluss einer Schilddrüsenstörung oder Echokardiografie zur Diagnose einer Mitralstenose,
(2) Dieser kann medikamentös (Amiodaron, Flecainid) oder durch Elektrokonversion im Notfall (Elektroschock, Defibrillation) erreicht werden.
Die sog. Katheter-Ablation (Vorhof, Lungenvenen) hat eine Erfolgsrate von 50-80%.
(3) Eine Senkung der Herzfrequenz auf Werte <110/min ist möglich durch Digitalis, Betablocker oder Calciumantagonisten vom Verapamiltyp. In einer Akutsituation (Schwere Beeinträchtigung des Allgemeinbefindens, Schock): Elektrische Kardioversion (Elektroschock).
(4) Im Vordergrund der Therapie steht die Verhinderung oder Vermeidung von embolischen Komplikationen besonders des Schlaganfalls durch “Antikoagulation“. Die Häufigkeit liegt bei persistierendem AF bei 2- 4 %/Jahr, bei 80-Jährige sogar bei 10%/Jahr.
(5) bei langsamer Arrhytmie kann die Schrittmachertherapie erfolgreich sein.
- VKA: Vitamin-K-Antagonisten:
Marcumar, Sintrom – Phenprocoumon - NOAC: “new” oral anticoagulants:
Dabigratran, Edoxaban, Apixaban, Rivaroxaban - TAH: Thrombozyten-Aggregationshemmer: ASS, Clopidogrel, Prasugrel
- Akute Heparineinstellung:
- UFH: unfraktioniertes Heparin: klassisches i.v.-oder s.c.-Heparin
- NMH: niedermolekulares fraktioniertes Heparin: Enoxaparin.Dalteparin
Risiko:
Blutungskomplikationen, die durch die Berechnung eines Risikoscores (CHA2DS2-VASc oder HAS-BLED) minimiert werden müssen.

